
Записаться на консультацию
Заполните форму и я свяжусь с вами в ближайшее время
1. Причины и факторы риска:
Ключевые моменты о катаракте:
Наследственность
Воздействие ультрафиолета:
Длительное пребывание на солнце без защитных очков.
Другие заболевания:
Сахарный диабет, гипотиреоз, увеит.
Травма глаза:
Контузия, проникающее ранение.
Возраст:
Наиболее частая причина — возрастные изменения (старческая катаракта). С годами белки в хрусталике начинают слипаться, вызывая помутнение.
Врожденная катаракта:
Ребенок может родиться с катарактой или она развивается в раннем детстве.
Прием некоторых лекарств:
Длительный прием кортикостероидов (гормонов).
Вредные привычки:
Курение, злоупотребление алкоголем.
2. Основные симптомы:
- Ослабление цветового восприятия: цвета кажутся блеклыми, желтоватыми.
- Повышенная чувствительность к свету и бликам (например, от фар встречных машин или солнца).
- Ухудшение ночного зрения
Симптомы развиваются постепенно и могут затрагивать один или оба глаза.
- Затуманенное, нечеткое зрение
- Появление ореолов вокруг источников света
- Двоение в одном глазу
- Частая смена диоптрий в очках или контактных линзах.
- Необходимость в более ярком свете для чтения и других занятий.


3. Диагностика:
Диагноз ставится врачом-офтальмологом после комплексного обследования, которое включает:
3. Компьютерная периметрия (оценка периферического зрения)
2. Измерение внутриглазного давления (контактным и бесконтактным способом)
1. Авторефрактометрия и проверка остроты зрения
Записывайтесь на первичную консультацию
Продолжительность первичной консультации 40-60 минут
По окончании исследования я получаю все данные, необходимые для выбора оптимального способа лечения заболеваний глаз.
9. Ультразвуковое сканирование глаза при непрозрачности оптических сред (при наличии зрелой катаракты и отсутствии зрения)
8. Осмотр глазного дна на широком зрачке для оценки состояния сетчатки на периферии.
7. ОКТ - это современное исследование всех структур глаза, которое позволяет получить информацию о состоянии тканей на микроскопическом уровне. Томография зрительного нерва и макулярной области перед операцией по замене хрусталика обязательно для составления зрительного прогноза после операции.
6. OCULUS Pentacam® – это современный томограф, который выполняет бесконтактное трехмерное сканирование переднего сегмента глаза. Он позволяет точно оценить состояние роговицы, хрусталика и передней камеры, выявить патологии на ранних стадиях и подобрать оптимальную тактику лечения.
5. Кератотопография роговицы - это диагностическая процедура, которая позволяет оценить форму и поверхность роговицы глаза.
4. Биометрия — диагностическое исследование, позволяющее измерить размеры глазного яблока и его структур, таких как передне-задняя ось, глубина передней камеры, толщина роговицы и хрусталика. Исследование проводится перед операцией по удалению катаракты, для определения оптической силы искусственного хрусталика

4. Лечение катаракты:
Суть:
Эта эмульсия затем отсасывается из глаза. При этом капсула хрусталика остается, в нее помещается новый, искусственный — интраокулярная линза (ИОЛ).
Через микроразрез (всего 1,8 - 2,2 мм) в роговицу вводится тонкий наконечник, который испускает ультразвуковые волны и разрушает помутневший хрусталик до состояния эмульсии.
«Золотым стандартом» лечения катаракты является операция — Факоэмульсификация
Это ультразвуковая методика, которая используется в 99% случаев.

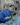
Преимущества:
Восстановление зрения происходит быстро
Амбулаторно:
Вся процедура занимает 10-20 минут, и через 1-2 часа пациент может идти домой.
Безболезненность:
Операция проводится под местной капельной анестезией, которая хорошо переносится пациентами любого возраста, по показаниям под общим наркозом
Малоинвазивность:
Микроразрез заживает сам, без наложения швов.
Швы не накладываются
- Ранний послеоперационный период (первые 7-14 дней)
Восстановление:
Глаз заживает, микроразрез самогерметизируется.
Дискомфорт:
Легкое ощущение тяжести, дискомфорта при ярком свете.
Зрение:
Может быть нестабильным: колебаться острота, возможна пелена, затуманивание, ощущение "песка" или инородного тела, слезотечение. Это нормально. Четкое зрение обычно стабилизируется в течение нескольких дней или недель.
Это самый ответственный период.
Что происходит в этом периоде:
Правила и ограничения в этот период:
Не тереть и не давить на глаз! Это самое важное правило
Ограничить зрительные нагрузки:
- Читать, смотреть телевизор, работать за компьютером можно, но с перерывами, чтобы не переутомлять глаз.
- Избегать попадания в глаз мыла, шампуня, пыли, дыма.
- Не водить автомобиль до разрешения врача.
- Не посещать баню и не употреблять алкоголь
Исключить физические нагрузки:
- Не поднимать тяжести (более 3-5 кг)
- Не наклоняться резко вниз головой (например, чтобы завязать шнурки —лучше присесть).
- Избегать занятий спортом.
- Не наклоняться резко вниз головой (например, чтобы завязать шнурки —лучше присесть).
- Избегать занятий спортом.
Гигиена:
Нельзя мочить глаз сырой водой (умываться следует, избегая области глаза), нельзя пользоваться косметикой для глаз.
Защитная повязка:
Надевается на несколько часов после операции.
Капли
Врач назначит несколько видов капель (антибактериальные, противовоспалительные). Схему закапывания нарушать нельзя. Это главная профилактика инфекции и воспаления.
2. Поздний послеоперационный период (от 2 недель до 1-3 месяцев)
Однако некоторые ограничения все еще действуют:
Нельзя мочить глаз сырой водой (умываться следует, избегая области глаза), нельзя пользоваться косметикой для глаз.
- Избегать травм глаза и попадания в него инородных частиц (например, при работе в пыльном помещении, на садовом участке).
- Плавать в бассейне и открытых водоемах обычно не рекомендуется до 1 месяца.
- Посещение бани и сауны — только после разрешения врача (обычно через 1 месяц).
- Избегать травм глаза и попадания в него инородных частиц (например, при работе в пыльном помещении, на садовом участке).
- Плавать в бассейне и открытых водоемах обычно не рекомендуется до 1 месяца.
- Посещение бани и сауны — только после разрешения врача (обычно через 1 месяц).
Ограничения смягчаются:
- Постепенно можно возвращаться к привычным зрительным и умеренным физическим нагрузкам.
- Врач разрешит умываться обычным способом, пользоваться косметикой.
- Можно поднимать тяжести (после согласования с врачом).
- Разрешается водить машину.
- Врач разрешит умываться обычным способом, пользоваться косметикой.
- Можно поднимать тяжести (после согласования с врачом).
- Разрешается водить машину.
Острый период заканчивается, риски снижаются, зрение стабилизируется.
Что происходит:
- Зрение становится стабильно четким.
- Глаз полностью адаптируется к новой искусственной линзе (ИОЛ).
- Окончательно формируется рубец.
- Зрение становится стабильно четким.
- Глаз полностью адаптируется к новой искусственной линзе (ИОЛ).
- Окончательно формируется рубец.
3. Отдаленный период (после 3 месяцев)
Когда делать операцию?
Операция рекомендуется, когда ухудшение зрения начинает существенно мешать повседневной жизни (вождению, чтению, работе). Не нужно ждать, пока катаракта "созреет" — это устаревший подход.
Глаз полностью зажил и адаптировался. Все ограничения снимаются.
ЕСЛИ катаракта сочетается с астигматизмом
Астигматизм - это распространенный дефект зрения, который возникает из-за неправильной формы роговицы или хрусталика глаза.
Простая аналогия
Представьте, что ваша роговица (прозрачная передняя часть глаза) должна быть идеально ровной (полусфера) При астигматизме ее форма больше напоминает мяч для регби или дыню. Из-за этой неправильности световые лучи, попадающие в глаз, фокусируются не в одной точке на сетчатке, а в нескольких, в результате чего изображение становится размытым и искаженным.
Что происходит при астигматизме?
Глаз с астигматизмом:
Роговица имеет овальную форму и разную кривизну поверхности. Лучи света фокусируются в нескольких точках (перед сетчаткой и/или позади нее). Изображение размытое и нечеткое.
Нормальный глаз:
Роговица сферическая, лучи света фокусируются в одной точке на сетчатке. Изображение четкое.
Симптомы могут быть разной степени выраженности:
Основные симптомы
Напряжение и усталость глаз.
Другие заболевания:
Сахарный диабет, гипотиреоз, увеит.
Ухудшение зрения:
Размытое, нечеткое или искаженное изображение как на близком, так и на дальнем расстоянии.
Трудности с видением контрастов
(например, трудно различить вертикальные и горизонтальные линии)
Прищуривание:
Чтобы временно улучшить фокусировку.
Ухудшение зрения в сумерках и ночью.
Астигматизм часто сочетается с другими нарушениями рефракции:
Виды астигматизма
Гиперметропический астигматизм:
Когда в одном или обоих меридианах есть дальнозоркость.
Миопический астигматизм:
Когда в одном или обоих меридианах есть близорукость.
Сложный астигматизм:
Сочетание астигматизма с близорукостью (миопией) или дальнозоркостью (гиперметропией) в обоих меридианах.
Простой астигматизм:
Сочетание астигматизма с нормальным зрением по одному из меридианов.
Смешанный астигматизм:
Самый сложный вид, когда в одном меридиане — близорукость, а в другом —дальнозоркость.
Диагностика астигматизма с помощью специальных приборов: авторефратокератометр, кератотопограф, пентакам
Диагностика и лечение
ЕСЛИ КАТАРАКТА СОЧЕТАЕТСЯ С ПРЕСБИОПИЕЙ
Пресбиопия — это возрастное изменение зрения, которое проявляется в затруднении фокусировки на близко расположенных объектах. В народе это состояние часто называют "болезнью коротких рук", потому что человек, чтобы прочитать мелкий текст, отодвигает книгу или телефон дальше от глаз.
Простыми словами: что происходит?
В результате ближний фокус "уплывает", и чтение, шитье, работа с мелкими деталями становятся затруднительными.
С возрастом (примерно после 40-45 лет) хрусталик постепенно становится более плотным и менее эластичным. Он теряет способность быстро и сильно менять свою кривизну, особенно для фокусировки на ближних объектах. Цилиарная мышца, которая управляет хрусталиком, также ослабевает.
Представьте, что внутри вашего глаза есть естественная линза — хрусталик. Он гибкий и может менять свою форму, чтобы наводить фокус на разные расстояния (как объектив фотоаппарата). Эту способность называют аккомодацией.
Основные симптомы пресбиопии
Головная боль
после зрительной нагрузки на близком расстоянии.
Усталость и напряжение глаз
(астенопия) при чтении или работе за компьютером.
Необходимость отодвигать объект подальше от глаз,
чтобы разглядеть его.
Размытое зрение вблизи:
Текст в книге или на экране телефона расплывается.
Необходимость более яркого освещения
для чтения.
Ключевой момент:
Пресбиопия — это естественный и неизбежный процесс старения, который затрагивает абсолютно всех людей, даже тех, у кого всегда было идеальное зрение. Это не болезнь
ВОВРЕМЯ ВЫПОЛНЕННАЯ ОПЕРАЦИЯ ПО ЗАМЕНЕ ХРУСТАЛИКА И ПРАВИЛЬНО ПОДОБРАННАЯ ИНТРАОКУЛЯРНАЯ ЛИНЗА РЕШАЮТ ОДНОВРЕМЕННО ПРОБЛЕМУ АСТИГМАТИЗМА И ПРЕСБИОПИИ (ПРИ ОТСУТСТВИИ ПРОТИВОПОКАЗАНИЙ)
ИОЛ (ИнтраОкулярная Линза)
— это искусственный хрусталик, который имплантируется в глаз во время операции, чаще всего для лечения катаракты, а также для коррекции других нарушений зрения.
Современные ИОЛ — это высокотехнологичные изделия, которые не просто заменяют помутневший хрусталик, но и позволяют избавиться от очков для дали, чтения или даже от астигматизма.
Это самый распространенный и часто используемый тип линз.
1. Монофокальные ИОЛ
Кому подходят:
Пациентам, которых не смущает необходимость пользоваться очками для чтения.
Минусы:
Для работы вблизи (чтение, телефон) и иногда на средних расстояниях (компьютер) потребуются очки.
Плюсы:
- Обеспечивают максимально четкое зрение вдаль.
- Надежные, проверенные временем.
- Как правило, полностью покрываются полисом ОМС (в рамках стандартной операции).
- Надежные, проверенные временем.
- Как правило, полностью покрываются полисом ОМС (в рамках стандартной операции).
Как работают:
Имеют одну точку фокусировки. Обычно ее настраивают на зрение вдаль.
Это "премиум"-линзы, предназначенные для полной коррекции возрастной дальнозоркости (пресбиопии).
2. Мультифокальные ИОЛ
Кому подходят:
Активным людям, которые хотят быть максимально независимыми от очков.
Минусы:
- Могут снижать контрастность зрения.
- Возможно появление оптических явлений: ореолы (гало) и блики вокруг источников света, особенно в темноте. К этому нужно привыкнуть.
- Требуют тщательного предоперационного обследования.
- Значительно дороже монофокальных.
- Возможно появление оптических явлений: ореолы (гало) и блики вокруг источников света, особенно в темноте. К этому нужно привыкнуть.
- Требуют тщательного предоперационного обследования.
- Значительно дороже монофокальных.
Плюсы:
- Высокая вероятность полного отказа от очков для большинства повседневных задач.
- Позволяют видеть четко на всех расстояниях.
- Позволяют видеть четко на всех расстояниях.
Как работают:
Имеют несколько зон с разной оптической силой, что позволяет фокусировать свет одновременно на нескольких расстояниях (даль, средняя дистанция, близь).
Специализированные линзы для коррекции астигматизма.
3. Торические ИОЛ
Кому подходят:
Пациентам с катарактой и роговичным астигматизмом выше 0,75-1,0 диоптрии.
Минусы:
- Как и монофокальные, обычно настраиваются на зрение вдаль, поэтому для близи могут понадобиться очки.
- Требуют точнейшего расчета и позиционирования в глазу.
- Дороже стандартных монофокальных ИОЛ.
- Требуют точнейшего расчета и позиционирования в глазу.
- Дороже стандартных монофокальных ИОЛ.
Плюсы:
- Эффективно исправляют роговичный астигматизм.
- Позволяют добиться высокой остроты зрения без очков для дали.
- Позволяют добиться высокой остроты зрения без очков для дали.
Как работают:
Имеют специальную цилиндрическую компоненту, которая компенсирует неправильную форму роговицы.
Современная альтернатива мультифокальным линзам.
4. Монофокальные ИОЛ с расширенной глубиной фокуса (EDOF)
Кому подходят:
Идеальный выбор для тех, кто много работает за компьютером и водит машину, и кого беспокоят возможные оптические эффекты от мультифокальных линз.
Минусы:
- Для очень мелкого шрифта вблизи очки могут все еще потребоваться.
- Высокая стоимость.
- Высокая стоимость.
Плюсы:
- Четкое зрение вдаль и на средней дистанции.
- Меньшее количество бликов и ореолов, чем у мультифокальных ИОЛ.
- Меньшее количество бликов и ореолов, чем у мультифокальных ИОЛ.
Как работают:
Создают удлиненную фокальную линию, обеспечивая непрерывное зрение на расстояниях от дали до промежуточных (компьютер). Зрение вблизи может быть чуть слабее, чем у мультифокальных.
Основное показание: Снижение качества жизни из-за ухудшения зрения
Современная философия лечения катаракты
3. Так называемые "косвенные" или социальные показания
- Профессиональные требования:
Для людей, чья работа требует высокого качества зрения (водители, пилоты, ювелиры, хирурги и т.д.).
- Желание пациента избавиться от очков:
Современные мультифокальные и торические ИОЛ позволяют одновременно с лечением катаракты скорректировать пресбиопию (возрастную дальнозоркость) и астигматизм. В этом случае операция проводится и при относительно сохранном зрении, но с целью улучшения качества жизни.
Для людей, чья работа требует высокого качества зрения (водители, пилоты, ювелиры, хирурги и т.д.).
- Желание пациента избавиться от очков:
Современные мультифокальные и торические ИОЛ позволяют одновременно с лечением катаракты скорректировать пресбиопию (возрастную дальнозоркость) и астигматизм. В этом случае операция проводится и при относительно сохранном зрении, но с целью улучшения качества жизни.
2. Медицинские показания (связанные с здоровьем глаза)
В этих случаях операция необходима для предотвращения серьезных осложнений.
- Набухающая (осмотическая) катаракта:
Хрусталик впитывает влагу, набухает и может привести к резкому повышению внутриглазного давления — развитию вторичной глаукомы. Это неотложное состояние.
- Перезрелая катаракта (морганиева):
Плотное ядро хрусталика опускается вниз. Такая катаракта может вызвать воспаление (факолитический иридоциклит) или блокировать отток внутриглазной жидкости, что также ведет к глаукоме (факолитическая глаукома).
- Вывих или подвывих хрусталика
Вследствие разрыва связок (например, при синдроме Марфана, после травмы). Это может опасно повышать ВГД.
- Необходимость визуализации глазного дна
для диагностики и лечения других заболеваний, когда катаракта мешает обзору.
Например, при:
- Сахарном диабете (для контроля за состоянием сетчатки — диабетической ретинопатии).
- Возрастной макулярной дегенерации (ВМД).
- Глаукоме (для оценки состояния диска зрительного нерва).
- Набухающая (осмотическая) катаракта:
Хрусталик впитывает влагу, набухает и может привести к резкому повышению внутриглазного давления — развитию вторичной глаукомы. Это неотложное состояние.
- Перезрелая катаракта (морганиева):
Плотное ядро хрусталика опускается вниз. Такая катаракта может вызвать воспаление (факолитический иридоциклит) или блокировать отток внутриглазной жидкости, что также ведет к глаукоме (факолитическая глаукома).
- Вывих или подвывих хрусталика
Вследствие разрыва связок (например, при синдроме Марфана, после травмы). Это может опасно повышать ВГД.
- Необходимость визуализации глазного дна
для диагностики и лечения других заболеваний, когда катаракта мешает обзору.
Например, при:
- Сахарном диабете (для контроля за состоянием сетчатки — диабетической ретинопатии).
- Возрастной макулярной дегенерации (ВМД).
- Глаукоме (для оценки состояния диска зрительного нерва).
Нарушение качества зрения:
- Ослепляющие блики и ореолы вокруг источников света, особенно в ночное время (проблемы с вождением ночью).
- Ухудшение контрастной чувствительности (картинка кажется "белесой", тусклой, цвета выцветшими).
- Необходимость в более ярком освещении для чтения или другой работы вблизи.
- Двоение в одном глазу (монокулярная диплопия).
- Анизометропия — большая разница в рефракции между глазами, вызванная катарактой. Это может вызывать зрительный дискомфорт и головные боли.
- Ухудшение контрастной чувствительности (картинка кажется "белесой", тусклой, цвета выцветшими).
- Необходимость в более ярком освещении для чтения или другой работы вблизи.
- Двоение в одном глазу (монокулярная диплопия).
- Анизометропия — большая разница в рефракции между глазами, вызванная катарактой. Это может вызывать зрительный дискомфорт и головные боли.
1. Функциональные показания (связанные со зрением и качеством жизни)
Это самые частые причины для операции.
- Снижение остроты зрения:
Ухудшение зрения до 0.5 и ниже (критерий может немного варьироваться), которое вызывает дискомфорт в повседневной жизни (вождение, работа, чтение, хобби).
Важен не столько показатель в цифрах, сколько субъективное ощущение пациента. Если зрение мешает жить так, как хочется, — это прямое показание.
- Снижение остроты зрения:
Ухудшение зрения до 0.5 и ниже (критерий может немного варьироваться), которое вызывает дискомфорт в повседневной жизни (вождение, работа, чтение, хобби).
Важен не столько показатель в цифрах, сколько субъективное ощущение пациента. Если зрение мешает жить так, как хочется, — это прямое показание.
Операция проводится тогда, когда помутнение хрусталика начинает мешать привычной деятельности человека.





